Da bi raka sečnega mehurja čim pogosteje odkrili v čim zgodnejši fazi, si medicinska stroka prizadeva že dolgo, a kljub temu še vedno obstaja nemalo prostora za izboljšave, ki bodo lahko pripomogle ne le k zgodnejši prepoznavi, ampak tudi k manj invazivnemu, učinkovitejšemu zdravljenju te bolezni, ki jo vsako leto diagnosticirajo približno 400 Slovencem, medtem ko je rak sečnega mehurja v istem obdobju usoden za približno 250 obolelih.
Rak sečnega mehurja
Rak na sečnem mehurju se pri moških pojavlja trikrat pogosteje kot pri ženskah. Pojavnost te bolezni se poveča po 60. letu starosti; vrh pojavnosti je med 70. in 80. letom starosti, nemalokrat pa bolezen odkrijejo tudi pri bistveno mlajših.
Največje tveganje za nastanek te bolezni predstavlja kajenje, vendar niso ogroženi le kadilci, ampak tudi vsi, ki sicer ne kadijo in tudi nikoli v življenju niso kadili, vendar so (bili) redno izpostavljeni tobačnemu dimu. Več kot polovica vseh rakov sečnega mehurja se razvije zaradi (aktivnega ali pasivnega) kajenja.
Prvi sum, da bi lahko šlo za raka sečnega mehurja, lahko narekuje že povsem običajni mikroskopski pregled urina oziroma seča, ki pokaže, da je v seču preveliko število rdečih krvnih celic.
Med simptomi, značilnimi za to bolezen, so predvsem:
- kri v urinu,
- boleče, pekoče uriniranje,
- pogosta potreba po uriniranju, ki se lahko pojavi povsem nenadno.
Za omenjene simptome je značilno, da so zelo podobni znakom, ki se pojavijo pri cistitisu (okužbi sečnega mehurja) – in tudi zaradi tega onkološka bolezen nemalokrat ostane dlje neprepoznana. Lahko pa se zgodi, da se okužba pojavi v istem obdobju, kot vznikne tudi rak sečnega mehurja.
Nadvse pomembno je, da je diagnoza postavljena v čim zgodnejši fazi bolezni, saj je s tem pogojena zelo dobra ozdravljivost, ki lahko doseže do 90-odstotni delež. Po drugi strani pa je eden izmed ključnih podatkov, da je pri tem raku možnost ponovitve bolezni res visoka; praviloma je prisotna v 50- do 90-odstotnem deležu.
Strokovni dosežki in sistemski izzivi
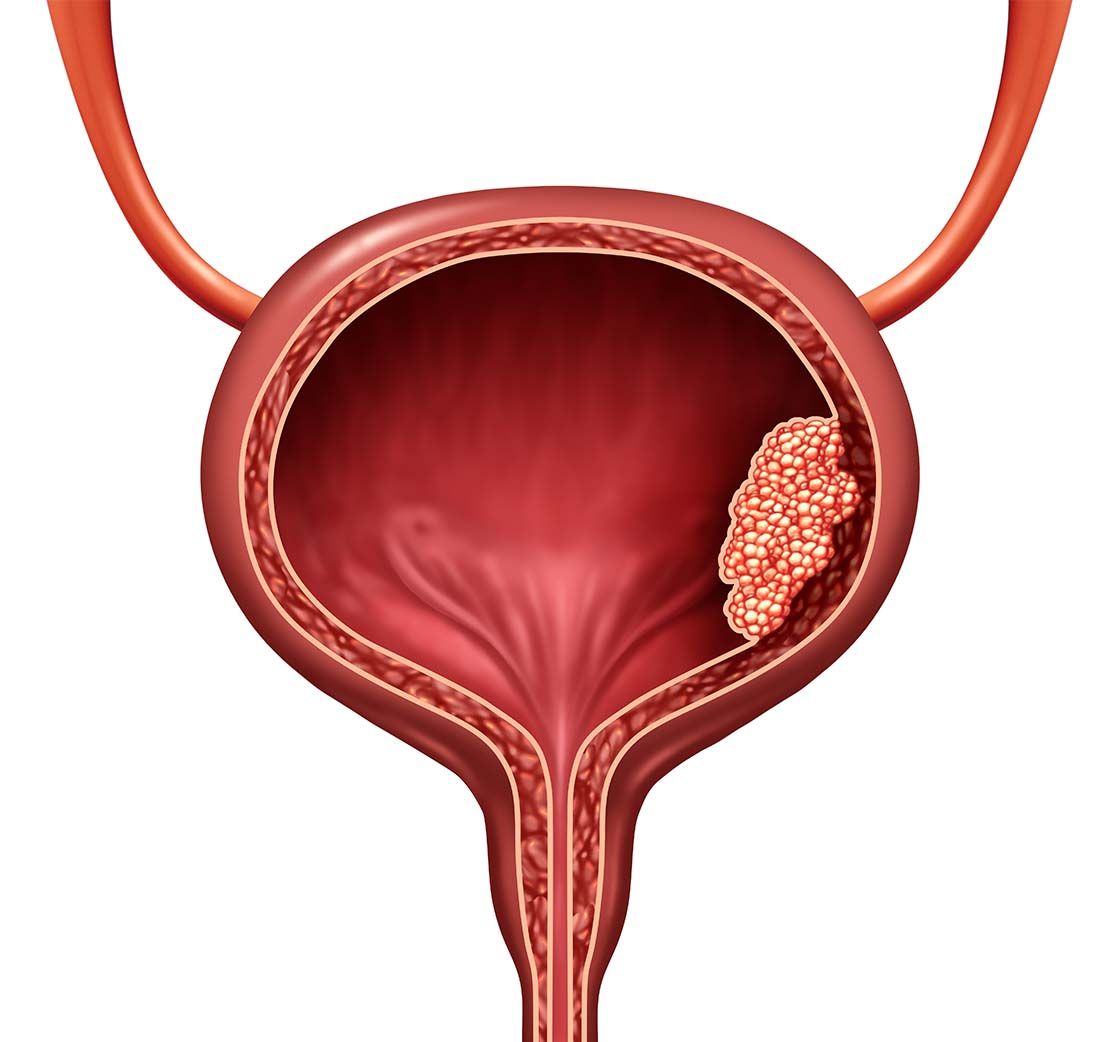
Če je rak sečnega mehurja omejen na površino sluznice ali če se še ni razširil globlje kot do zgornje mišične plasti, ga je v celoti mogoče odstraniti med cistoskopijo – endoskopskim pregledom mehurja, ki pokaže, koliko in kakšnih izrastkov je prisotnih. Nemalokrat pa se zdravnik odloči še za globinske preiskave (CT urografija), nakar bolnik počaka, da pride na vrsto za transuretralno resekcijo raka v mehurju; trenutno je čakalna doba za ta poseg tri mesece.
Kadar je bolezen že močno napredovala, je treba odstraniti sečni mehur pa tudi druge ogrožene organe, tkiva in žleze oziroma bezgavke. Na tej ravni so pri nas na voljo vse najsodobnejše oblike zdravljenja, ki se nenehno nadgrajujejo in dopolnjujejo. Če je v 80. letih prejšnjega stoletja preživetje obolelega z že razsejanim rakom sečnega mehurja (v povprečju) znašalo osem mesecev, nakar se je z uvedbo kombinirane terapije podaljšalo na 12 do 15 mesecev, pa se je danes, z uporabo najnaprednejših postopkov zdravljenja, to obdobje skorajda potrojilo.
Zdravljenje raka sečnega mehurja s kirurško odstranitvijo mehurja je ena izmed najobsežnejših operacij. Odstraniti je treba tudi bezgavke, pri moških prostato, pri ženskah maternico. Zatem je treba poskrbeti za nemoteno iztekanje urina, na primer z urostomo, kirurško narejeno odprtino, skozi katero je odtok seča preusmerjen na površino trebuha, kjer se steka v posebno vrečko, ki jo je treba redno menjati.
V zadnjih letih ti kompleksni in zahtevni posegi po zaslugi tako robotske kirurgije kot laparoskopije postajajo vse manj invazivni, bolniki lahko bistveno hitreje okrevajo – problem pa je, ker morajo pacienti, na primer, po že diagnosticiranem raku sečnika nekaj mesecev čakati na poseg. Kot poudarja urolog doc. dr. Simon Hawlina iz UKC Ljubljana: »Potrebujemo več robotov, več operacijskih dvoran, boljše zmogljivosti na oddelku in več podpore bolnikom.«
Problemi so resni, pa ne le na področju urologije. Vendar ostanimo pri urologih, ki jih pri nas primanjkuje, zato so komaj kos obravnavi in zdravljenju malignih obolenj – istočasno pa se morajo posvečati tudi benignim, vendar za pacienta nič manj obremenjujočim bolezenskim težavam, pa naj gre za prostato, ledvične kamne ali motnje v spolnosti. Brez dvoma pa je popolnoma nevzdržno, da mora bolnik, ki potrebuje operativni poseg na prostati, ki bi ga odrešil stalne uporabe urinskega katetra, na operacijo čakati pet let – skupaj z bremenom vseh morebitnih zapletov, ki jih lahko prinese dolgotrajna uporaba katetra.
Urologov pri nas primanjkuje, zato so komaj kos obravnavi in zdravljenju malignih obolenj – istočasno pa se morajo posvečati tudi benignim, vendar za pacienta nič manj obremenjujočim bolezenskim težavam, pa naj gre za prostato, ledvične kamne ali motnje v spolnosti. Brez dvoma pa je popolnoma nevzdržno, da mora bolnik, ki potrebuje operativni poseg na prostati, ki bi ga odrešil stalne uporabe urinskega katetra, na operacijo čakati pet let – skupaj z bremenom vseh morebitnih zapletov, ki jih lahko prinese dolgotrajna uporaba katetra.
Klinične izkušnje in osebne preizkušnje
O tovrstnih izzivih, ki spremljajo preprečevanje (odločitev za nekajenje, izogibanje izpostavljenosti poklicnim strupom, zlasti v tekstilni in v gumarski industriji, ...) in čim zgodnejšo prepoznavo (takojšnja odzivnost ob pojavu krvi v urinu, ki ji sledi usmerjena diagnostika) ter urološko oziroma onkološko zdravljenje raka sečnega mehurja, so v sklopu nedavnega dogodka, ki ga je pripravilo društvo uroloških bolnikov, v video pogovorih za Zdravstveniportal.si podrobneje spregovorili:
- urolog doc. dr. Simon Hawlina s Kliničnega oddelka za urologijo ljubljanskega UKC,
- onkolog izr. prof. dr. Boštjan Šeruga, ki na Onkološkem inštitutu Ljubljana v sklopu sektorja internistične onkologije vodi tim za sistemsko zdravljenje genitourinarnih rakov,
- Majda Popovič, ki so ji raka sečnega mehurja odkrili pred 12 leti, danes pa je zdrava in kljub vsem zahtevnim posegom, ki so za njo, vedno znova z nasmehom na obrazu pove, da živi lepo, polno življenje.
Podrobneje v nadaljevanju.
Doc. dr. Simon Hawlina, Klinični oddelek za urologijo, UKC Ljubljana:
»Prisotnost krvi v urinu v nekaj dneh izzveni – rak mehurja pa raste«
Ključnega pomena je prepoznava bolezenskih znakov. O tem morda premalo govorimo, je pa res pomembno, da bolniki znajo prepoznati simptome, ki nakazujejo, da imajo lahko raka na sečnem mehurju. Prvenstveno se to kaže v krvavem urinu.
Marsikdo krvavo vodo pripisuje vnetju sečil. Spet drugi to pripiše rdeči pesi, ki jo jedel.
Prisotnost krvi v urinu v nekaj dneh izzveni – rak mehurja pa raste. In tako ti bolniki pridejo velikokrat izgubijo tudi več mesecev, preden pridejo v obravnavo. Zato je na prvem mestu vsekakor ozaveščanje bolnikov, da se pravočasno odpravijo na pregled k zdravniku.
Tudi osebni zdravniki marsikdaj hematurijo (izločanje krvi z urinom, op. a.) ali pekoče uriniranje zdravijo z antibiotiki. Ocenijo, da gre za uroinfekt, bolnik pa posledično izgubi nekaj mesecev. Ko se krvavi urin vrne, je treba opraviti diagnostiko, kar traja – in tako zamudimo še naslednjega pol leta ...
Absolutno. Ozaveščanje o tem se odvija in danes je bistveno bolje, kot, na primer, pred desetimi leti, tudi kar se tiče osebnih zdravnikov. Opraviti je treba vsaj ultrazvok trebuha, bolnika ni treba takoj napotiti k urologu.
Tako je.
Zmogljivosti so premajhne. Prihajam iz UKC Ljubljana, kjer imamo že desetletja zgolj dve operacijski dvorani, v katerih je mogoče opraviti posege na le omejenem številu bolnikov. Dostikrat to ponazorim z metaforo: v 2-decilitrski kozarec preprosto ni mogoče spraviti litra tekočine.
Zmogljivosti bi bilo nujno treba povečati! Urologija absolutno potrebuje še dve operacijski dvorani. Kar se tiče oddelka, medicinske sestre, žal, odhajajo vsak dan. Resno se bo treba vprašati, kako jih zadržati oziroma jih privabiti nazaj v ta poklic – sicer enostavno ne vidim rešitve za naše bolnike, kajti njihova stanja so kompleksna in potrebujejo celovito obravnavo in nego.
Na eni strani imamo, denimo, lažji operativni poseg, kot je transuretralna resekcija mehurja, pomeni, da bolnik lahko bolnišnico zapusti že isti ali pa naslednji dan. Na drugi strani pa zelo obsežne operacije – na primer kirurška odstranitev sečnega mehurja, bezgavk, speljava urina prek črevesnih vijug navzven – predstavljajo resne izzive. Gre za starejše bolnike, ki so nemalokrat na našem oddelku tudi mesec ali dva, zaradi določenih zapletov. Če se bomo želeli resno lotiti te patologije, bo treba povečati kapacitete.
Ta novela ne prinaša popolnoma nič dobrega. Prinesla bo kaznovanje najuspešnejših zdravnikov, ki delajo več – in tako v popoldanskem času ne odidejo v naravo ali med počivanjem na kavču ne gledajo televizije.
S sistemskega vidika novela zakona o zdravstveni dejavnosti ne bo prav nič izboljšala in to se vidi že zdaj. Vsak dan je slabše. Zaposleni odhajajo. Konzilijev ni več. Smo izredno zaskrbljeni. Laži, ki jih poslušamo na televiziji, so metanje peska v oči pacientom in nam, zdravnikom. Nad nastalo situacijo smo res zelo razočarani.
Opozorila v bistvu ne naletijo na gluha ušesa; šele takrat, ko taisti odločevalci postanejo bolniki, se začnejo čuditi. Čudijo se, da nihče ni vlagal v UKC Ljubljana, čudijo se nad stanjem dvigal, nad infrastrukturo ... In potem se čudijo nam, da kljub vsemu temu lahko naredimo marsikaj dobrega – v smislu napredka. Marsikdo bi že obupal.
Če potrebujemo karkoli novega, je treba prepričevati nadrejene; vsi gledajo na to z vidika vložkov v drago opremo, ne zavedajo pa se, da je to dolgoročno – pa tudi že na krajši rok – za skupnost, za človeštvo velik plus.
Ne vem, kaj bo. Sem pa zelo razočaran, ker gledam situacijo na Hrvaškem, v Avstriji, povsod po Evropi, kjer se to odvija povsem drugače, na drugačni ravni, medtem ko se pri nas ukvarjamo z osnovami.
Novela zakona o zdravstveni dejavnosti ne bo prav nič izboljšala in to se vidi že zdaj. Vsak dan je slabše. Zaposleni odhajajo. Konzilijev ni več. Smo izredno zaskrbljeni. Laži, ki jih poslušamo na televiziji, so metanje peska v oči pacientom in nam, zdravnikom. Nad nastalo situacijo smo res zelo razočarani.
Izr. prof. dr. Boštjan Šeruga, vodja tima za sistemsko zdravljenje genitourinarnih rakov, Sektor internistične onkologije, Onkološki inštitut Ljubljana:
»Zaposleni v javnem zdravstvu potrebujemo prijeme, postopke, ki nam bodo delo olajšali, kajti svoj čas in energijo moramo posvetiti bolnikom«
Incidenca raka sečnega mehurja je po zadnjih podatkih registra raka za Slovenijo blizu 400. To je invazivna bolezen, zaradi katere vsako leto umre približno 250 bolnikov.
Najpogostejši simptom je neboleča hematurija – vidna kri v urinu. Pri ženskah je to nemalokrat še večji problem, saj se ta simptom lahko napačno pripiše čemu drugemu, tudi različnim uroinfektom. Tako se iskanje zdravniške pomoči in nadaljnja diagnostika odloži oziroma zamakne, kar posledično lahko pripomore k manj ugodnemu izidu bolezni.
Torej: kakršnakoli pojavnost krvi v urinu pomeni, da je treba čim prej poiskati zdravniško pomoč, ker se za tem lahko skriva malignom urotrakta, torej ne samo sečnega mehurja, ampak tudi ledvic – še posebej pa to velja za ženske.
Kakšne pa so danes možnosti zdravljenja te bolezni?
Večina rakov sečnega mehurja je površinskih, kar pomeni, da niso invazivni. Ti so v domeni urologov, ki se lahko odločijo za kirurški poseg, za tako imenovane transuretralne resekcije, v mehur lahko umestijo tudi zdravila, ki potem preprečijo napredovanje oziroma ponovitve te bolezni.
Ko pa rak napreduje in raste globlje v steno, govorimo o mišično invazivnem raku sečnega mehurja – in tu se vključimo onkologi. Zlati standard zdravljenja je kirurško zdravljenje, tako imenovana cistektomija oziroma odstranitev mehurja, ki je kar velik kirurški poseg. Seveda pa onkologi lahko apliciramo sistemsko zdravljenje perioperativno, torej pred operacijo, včasih pa tudi po njej – da zmanjšamo tveganje za ponovitev raka.
Kako pogosto pa se odločite za perioperativno sistemsko zdravljenje?
Za tovrstno zdravljenje se odločimo, če je le bolnik sposoben zanj. Te primere obravnavamo na multidisciplinarnem konziliju, na katerega jih napotijo urologi.
Ti bolniki, ki so praviloma starejši, morajo za tako zdravljenje zadostiti določenim pogojem, saj imajo tudi številne pridružene bolezni. Delovanje ledvic mora biti ustrezno, sicer bi bolniku s takim načinom zdravljenja njegovo zdravstveno stanje lahko le poslabšali.
Napredovalega raka sečnega mehurja zdravimo v glavnem na onkološkem inštitutu v Ljubljani, deloma tudi v UKC Maribor. Glavnina teh bolnikov, ki prihajajo iz vse Slovenije, je pri nas.
Ker pa urološko-onkološki konzilij trenutno v Mariboru ne deluje, na urološki konzilij v Ljubljani dobivamo dokumentacijo bolnikov iz vse Slovenije.
To so kar težke situacije. Ljudje so velikokrat tudi v psihični stiski, potrebujejo podporo, ki jim jo na onkološkem inštitutu lahko tudi zagotovimo, saj imamo kar veliko podpornih služb.
Predvsem pa je pomemben čas, ki ga onkolog investira v pogovor z bolnikom, da natančno pojasni vse – kaj se lahko zgodi, kaj bolnik lahko pričakuje – in da ostane v povezavi z bolnikom tudi potem, ko je ta že doma. Sproti je treba reševati vprašanja in probleme, ki se med zdravljenjem lahko pojavijo.
Tak pristop vodi v optimalni izid bolezni oziroma zdravljenja – seveda pa mora zdravstveni sistem to tudi omogočati, sicer tega kot izvajalci storitev ne moremo udejanjati. K sreči je v Sloveniji zdaj, kar se tega tiče, stanje še zadovoljivo. Bomo pa morali zelo pazljivo načrtovati, kako bomo ob naraščajočem številu novih bolnikov in ob vseh novih zdravljenjih, ki prihajajo, to izvajali v prihodnje.
Zaposleni v javnem zdravstvu potrebujemo prijeme, postopke, ki nam bodo delo olajšali – ne pa postopkov, ki nam bodo nalagali administrativne obremenitve, kar avtomatično pomeni, da manj časa in energije lahko posvetimo bolniku. To pa naši onkološki bolniki zagotovo potrebujejo.
In tu so, seveda, še kadrovski, prostorski logistični izzivi ...
Absolutno. O kadrovskih stiskah se govori že dolgo. Prav tako o prostorskih stiskah. V današnjem času je praktično neverjetno, da bolnika skorajda nimaš kje pogledati – ker nimaš ambulante, kjer bi ga lahko pregledal.
Toda kolikor mi je znano, zdaj tečejo postopki glede načrtovane dograditve onkološkega inštituta, tako da se nam morda vendarle obetajo boljši časi.
Napredovalega raka sečnega mehurja zdravimo v glavnem na onkološkem inštitutu v Ljubljani, deloma tudi v UKC Maribor. Ker pa urološko-onkološki konzilij trenutno v Mariboru ne deluje, na urološki konzilij v Ljubljani dobivamo dokumentacijo bolnikov iz vse Slovenije.
Majda Popovič – pot od diagnoze rak sečnega mehurja do ozdravitve:
»Kljub temu, da včasih naše zdravstvo kritiziramo, sama menim, da je odlično, naši zdravniki nemalokrat delajo čudeže«
V letu 2012, konec poletja, sem opazila kri v urinu. Odšla sem k osebni zdravnici, ki je predvidevala, da gre za vnetje in mi predpisala antibiotik. Ko pa antibiotik ni prijel, me je takoj poslala na preiskavo z ultrazvokom. To sem opravila še isti dan. Pogledala sem izvid, videla, da so ledvice v redu, zato sem skorajda priskakljala nazaj k svoji zdravnici – ona pa je onemela. Na izvidu namreč nisem prebrala, kaj piše o mehurju – kajti ne jaz ne moji bližnji še nikoli v življenju nismo slišali ničesar o kakršnemkoli raku na mehurju.
Že naslednji dan sem bila na cistoskopiji (endoskopskem pregledu sečnega mehurja, op. a.) na polikliniki, kjer so odrezali delček tkiva; podrobnosti niso komentirali, so mi pa naročili, naj takoj odidem v bolnišnico, na oddelek za urologijo, da bodo odstranili obolelo tkivo.
Operiral me je dr. Igor Sterle. V mehurju sta bili dve tvorbi, dva tumorja; dr. Sterle ju je izrezal in bil tako rekoč prepričan, da je vse odstranil. Toda patologija je pokazala, da gre za invazivnega, hitro rastočega raka.
In pri tem raku je pravzaprav zelo pogosto, da se ta tudi ponovi ...
Zdravnik je sicer predlagal, da bi takoj opravili operacijo in odstranili mehur – toda življenje brez mehurja je velika sprememba. Do takrat še nikoli nisem slišala za stomo, nisem vedela, kaj to sploh je. Prisotnega je bila nekaj strahu ... Glede na to, da smo govorili o raku, pa sem hotela slišati še mnenje onkologov.
Na onkologiji so mi predlagali, naj najprej opravim neoadjuvantno oziroma predoperativno kemoterapijo, potem pa grem na poseg. Tako sem pri izr. prof. dr. Boštjanu Šerugi opravila tri cikle kemoterapije. Imela sem srečo, da ni bilo slabosti, bruhanja. Vse to mi je bilo prihranjeno, je pa tako, da izgubiš lase, otip, okus.
Decembra, ko se je kemoterapija končala, je računalniška tomografija (CT) pokazala, da je mehur zdrav. Odločila sem se, da ne grem na operacijo, vendar me je zdravnik opozoril, da moram – če se ne bom odločila za operacijo – hoditi na obsevanja, kajti redkokdaj se zgodi, da ne bi bili prisotni še kakšni majhni zasevki.
Ne, kajti ugotovila sem, da želim z zdravljenjem zaključiti. Zato sem se odločila, naj se mehur odstrani, takoj.
Dr. Šeruga in prim. dr. Marko Zupančič, urolog iz splošne bolnišnice v Slovenj Gradcu, sta ves čas sodelovala – in po sedmih dneh sem bila že operirana v Slovenj Gradcu. Poleg mehurja so mi odvzeli tudi maternico in jajčnike, iz debelega črevesja naredili odvode ... – vse to, kar je pač treba narediti. Dolga operacija je bila opravljena, jaz pa ozdravljena.
Ko so mehur izrezali, je patologija pokazala, da so bili, tako hitro, že prisotni zametki rakavega tkiva v mehurju.
Tako da je bila vaša odločitev več kot pravilna.
Stoodstotna.
Kako pa je bilo po tej zahtevni operaciji z okrevanjem? Verjetno je bilo dolgotrajno.
Ne, kajti sem večni optimist in imam zelo visok prag bolečine. Po dveh dneh sem z bolničarjem že hodila po oddelku, čeprav sem bila še vedno na intenzivni terapiji. In za novo leto – operirana sem bila 17. decembra – sem praznovala doma.
Vse se je tako lepo odvilo. Zdravila so mi pomagala, praga bolečine nimam nizkega – in vedno sem takoj zdrava.
Absolutno. Zdravnik mi je vedno rekel: nekaj malega bom naredil jaz, veliko pa vi sami. Imela sem srečo, da sem na tej poti naletela ne samo na dobre, ampak tudi na srčne zdravnike. Če ti nekdo zadeve lepo pojasni, ustvari zaupanje – zaupanje pa rodi tudi rezultate.
Stome (kirurško narejene odprtine na trebuhu, ki omogoča povezavo sečil s površino kože, op. a.) sem se zelo otepala, prosila dekleti, naj to uredita – a kmalu sem ugotovila, da sem odrasla oseba in se moram tega izziva lotiti sama.
In zdaj je tako, kot da stome sploh nimam. Ko si zjutraj umijem zobe, zamenjam tudi vrečko. To uredim mimogrede. Omejitev pri kopanju ni, pri potovanjih tudi ne.
Nekaj let sem bila sicer več doma, vendar je bila to bolj psiha, ne zdravstveni razlogi – človek se pač navaja na nekaj novega, ne ve, kaj se bo zgodilo v primeru večjih naporov, kako bo, če bo daleč od doma. Kajti doma veš, da imaš pomoč zagotovljeno na vsakem koraku.
Zdaj pa živim normalno. S stomo se sploh ne obremenjujem.
Mislim, da je najpomembneje, da bolezen sprejmeš, se proti njej boriš in poiščeš vso pomoč, ki nam je na voljo – kajti kljub temu, da včasih naše zdravstvo kritiziramo, sama menim, da je odlično, naši zdravniki nemalokrat delajo čudeže.
Vsi, ki zbolijo, naj se uspešno spopadejo z boleznijo – kajti življenje je lepo.
Video pogovori in portreti: Diana Zajec; simbolične fotografije: iStock
Vaš komentar?
Komentirate lahko na naši facebook strani.