»Čakalne dobe nedvomno vplivajo na kakovost življenja posameznika in družbe kot celote. Zato lahko z gotovostjo trdimo, da si (zdravstvena) politika ni v zadostni meri prizadevala zagotoviti delujočega sistema zdravstvenega varstva. Nesistematični ukrepi za skrajševanje čakalnih dob ne morejo biti učinkoviti,« ugotavljajo Dorjan Marušič, Biserka Simčič in Marjeta Kuhar v aktualnem analitičnem prerezu čakalnih dob na Slovenskem, ki kaže vse prej kot spodbudno sliko. Analizo so dokončali v simboličnem trenutku – v kontekstu odločanja o 35 milijonih evrov, ki naj bi jih še v tem letu iz zdravstvene blagajne namenili za učinkovito skrajšanje čakalnih dob.
Mag. Marjeta Kuhar (ekonomistka, strokovnjakinja za zdravstveno ekonomiko), Biserka Simčič (ekonomistka, strokovnjakinja za kakovost in varnost sistema zdravstvenega varstva) in prim. mag. Dorjan Marušič (nekdanji minister za zdravje, zdravnik, svetovalec za sistem zdravstvenega varstva)že več let dosledno spremljajo in analizirajo javno dostopne podatke o čakalnih dobah in na tej osnovi pripravljajo strokovne usmeritve za nadaljnje ukrepanje na tem področju.

ekonomistka, strokovnjakinja za zdravstveno ekonomiko

ekonomistka, strokovnjakinja za kakovost in varnost sistema zdravstvenega varstva

nekdanji minister za zdravje, zdravnik, svetovalec za sistem zdravstvenega varstva
Portreti: STA
Največ škode utrpijo bolniki, denar pa se nenadzorovano »izgublja«
Politika njihovi filigranski razčlembi dogajanja v zdravstvu, v vseh vejah medicine, za katere so podatki na voljo, sicer nikoli doslej ni dovolj pozorno prisluhnila, kljub temu, da, kot trdijo analitiki, »največ škode utrpijo pacienti, medtem ko se javna finančna sredstva nekontrolirano izgubljajo v imenu skrajševanja čakalnih dob«.
»Za spremljanje in analizo podatkov o čakalnih dobah in številu čakajočih za posamezno zdravstveno storitev Slovenija ne potrebuje dodatnega denarja, ampak odločitev politike, zlasti o tem, katere in kakšne podatke bo spremljala in kateri od teh podatkov bodo dostopni javnosti. Trenutno stanje ni dobro, vendar ustreza prav vsem, ki so odgovorni za vzpostavitev spremljanja in vodenja čakalnih dob, pa naj bo to ministrstvo za zdravje, zavod za zdravstveno zavarovanje, nacionalni inštitut za javno zdravje ali združenje zdravstvenih zavodov. V tem trenutku ne vemo niti tega, koliko ljudi čaka in kako dolgo čakajo na katero od zdravstvenih storitev – posledično pa ni mogoče zagotoviti ustrezne porabe javnih finančnih sredstev za skrajšanje čakalnih dob. V takšnem primeru ni in ne bo odgovoren nihče,« opozarja Biserka Simčič.
Biserka Simčič:
V tem trenutku ne vemo niti tega, koliko ljudi čaka in kako dolgo čakajo na katero od zdravstvenih storitev – posledično pa ni mogoče zagotoviti ustrezne porabe javnih finančnih sredstev za skrajšanje čakalnih dob. V takšnem primeru ni in ne bo odgovoren nihče.
Sistema Načas in e-naročanje v popolni koliziji, podatkov pa ni
Čakalne dobe je bilo od maja 2011 do aprila 2018 mogoče spremljati v sistemu Načas, ki sicer ni bil optimalen in bi nedvomno potreboval spremembe, vendar je kljub vsemu zagotavljal verodostojne podatke in tako omogočal beleženje čakalnih dob.
Na tej osnovi je bilo mogoče spremljati tudi vladne ukrepe za skrajševanje čakalnih vrst, tako pozitivne kot negativne, zlasti v zadnjem mandatu, ko je bilo za enkratne dodatne programe in vnaprej znane zdravstvene storitve oziroma izvajalce že namenjenih več kot 30 milijonov evrov, opozarjajo avtorji analize.
Čakalne dobe je bilo od maja 2011 do aprila 2018 mogoče spremljati v sistemu Načas, ki sicer ni bil optimalen in bi nedvomno potreboval spremembe, vendar je kljub vsemu zagotavljal verodostojne podatke in tako omogočal beleženje čakalnih dob.
»Število čakajočih v zdravstvu se je od januarja 2014 do januarja 2018 povečalo za 51,2 odstotka, število čakajočih nad dopustno čakalno dobo pa za kar 309,1 odstotka. Z ukinitvijo sistema Načas in evidentiranjem podatkov na podlagi novega sistema e-naročanje pa spremljanje trenda rasti ni več primerljivo, saj podroben pregled podatkov o čakajočih v zdravstvu kaže, da sta sistema popolnoma neprimerljiva, podatki, ki smo jih spremljali prej, pa neuporabni.«
V sistemu Načas so, denimo, dosledno spremljali 61 zdravstvenih storitev, trenutno aktualni šifrant jih vključuje več kot 600.
Kljub temu, da je bila uvedba e-naročanja prvenstveno namenjena pacientom, raziskovalci ugotavljajo, da se pacienti po uvedbi tega sistema elektronsko niso mogli naročiti na 1003 zdravstvene storitve, kolikor jih je mogoče najti na portalu e-naročanje, temveč le na 156, torej na manj kot 16 odstotkov; za 656 storitev (56,4 odstotka) elektronsko naročanje ni bilo možno, za 191 (19 odstotkov) pa storitve niso na voljo.
Pacienti se po uvedbi e-naročanja elektronsko niso mogli naročiti na 1003 zdravstvene storitve, kolikor jih je mogoče najti na portalu e-naročanje, temveč le na 156, torej na manj kot 16 odstotkov.
»Spremljanja čakalnih dob in števila čakajočih za vse zdravstvene storitve, ki jih je bilo 12. julija po podatkih NIJZ 1742, sistem e-naročanje še vedno ne omogoča – zato so vsi podatki, od števila čakajočih do čakalnih dob, precej netočni,« poudarja Marjeta Kuhar.
Kako naj se pacient znajde v tej kolobociji?
Ker le 27 odstotkov izvajalcev sporoča točne termine in s tem tudi točne čakalne dobe, so raziskovalci za devet izbranih storitev podali oceno z zadržkom. Ta ocena pove, da so bile povprečne čakalne dobe 1. aprila letos (v primerjavi z letom 2016) pomembno krajše pri operacijah na arterijah in koronarografijah), manj pri artroplastiki kolen, medtem ko so se pri drugih posegih podaljšale. Pri artroskopskih operacijah so se tako podaljšale s šestih mesecev na 248 dni, pri operacijah žolčnih kamnov s 166 na 264 dni, pri operacijah dimeljske kile z 220 na 297 dni, pri sklerozaciji krčnih žil s 30 na 491 dni, pri operaciji krčnih žil s 517 na 746 dni in pri operacijah palca na nogi (hallux valgus) s 752 na 764 dni.
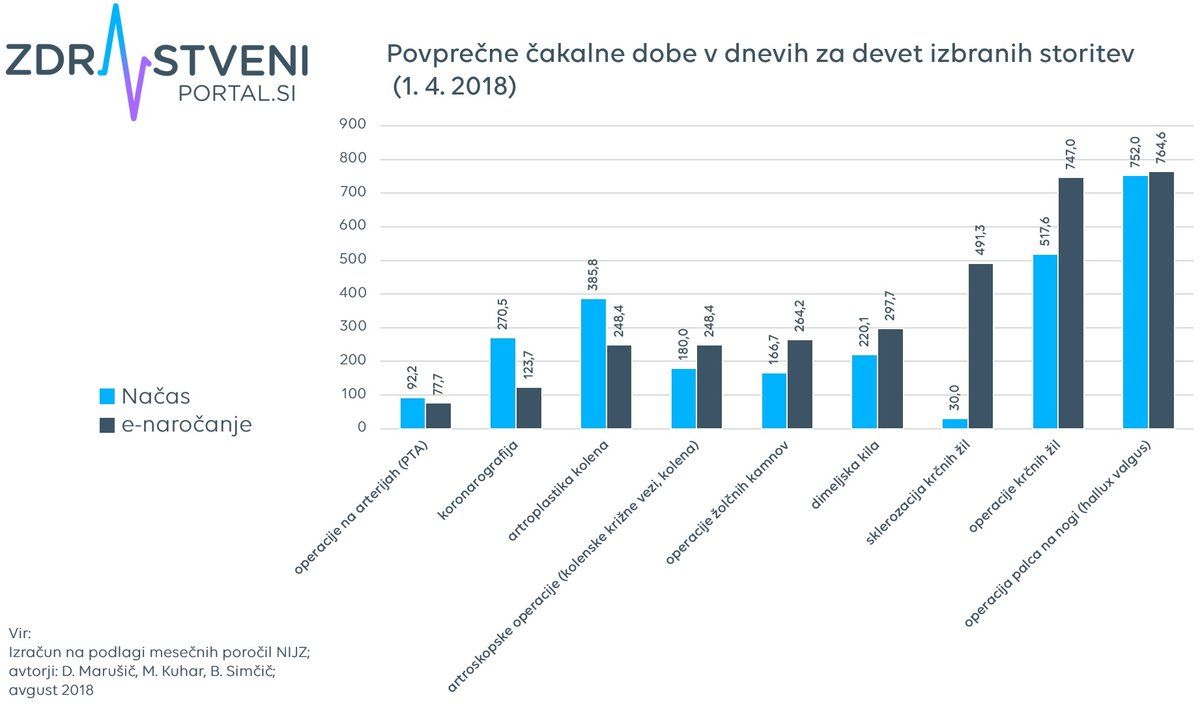
Ker le 27 odstotkov izvajalcev sporoča točne termine in s tem tudi točne čakalne dobe, so raziskovalci za devet izbranih storitev podali oceno z zadržkom.
Le 27 odstotkov izvajalcev sporoča točne termine in s tem tudi točne čakalne dobe.
»Če smo pacienti in zainteresirana javnost še 1. aprila letos za pregled pri revmatologu lahko preverili pričakovane in realizirane čakalne dobe stopnje hitro in redno, sicer brez stopnje zelo hitro, in pregledali, kje čaka največ pacientov za vseh osem izvajalcev v sistemu, danes to ni več mogoče.
Če smo lahko prej precej preprosto, s klikom ali dvema, prišli do podatkov, in ugotovili, da na prvi pregled pri revmatologu čaka 3530 pacientov, od tega 2686 nad dopustno čakalno dobo, danes to ni več mogoče. Če smo prej izvedeli, da bomo najhitreje na vrsti v izolski in novogoriški splošni bolnišnici (111 dni) za stopnjo 'hitro', v Izoli za stopnjo 'redno' (116 dni), da je najslabša dostopnost do revmatologa pri stopnji 'hitro' v splošni bolnišnici v Slovenj Gradcu (395 dni), pri stopnji 'redno' pa v UKC Ljubljana (482 dni), po ukinitvi sistema Načas to ni več možno.
Pacient ima zdaj na izbiro dvoje: ali pogleda na spletno stran NIJZ in ugotovi, da so podatki pomanjkljivi, ali pa pregleda spletne strani vseh izvajalcev – in ugotovi, da več kot polovica izvajalcev v sistemu e-naročanje nima podatka o točnih čakalnih dobah, temveč le okvirne termine oziroma netočne čakalne dobe. Ugotovi lahko še, da se čakalne dobe na spletnih straneh izvajalcev ne ujemajo s čakalnimi dobami, na katere naj bi se naročili elektronsko,« poudarja Marjeta Kuhar.
Marjeta Kuhar:
Še 1. aprila letos smo za pregled pri revmatologu lahko preverili pričakovane in realizirane čakalne dobe stopnje hitro in redno, sicer brez stopnje zelo hitro, in pregledali, kje čaka največ pacientov za vseh osem izvajalcev v sistemu.
Danes to ni več mogoče.
Bo odgovarjala država, morda (zdravstvena) politika?
»Zato je nujna ocena odgovornosti za nastale razmere – ocena odškodninske odgovornosti države in (zdravstvene) politike pri zagotavljanju dostopnosti do zdravstvenih storitev in navsezadnje tudi do podatkov. Država mora vzpostaviti tak zdravstveni sistem, ki omogoča dostop do zdravstvenih storitev vsem, ki jih potrebujejo – v kolikšni meri ji je to uspelo, pa se pokaže v čakalnih dobah. Navkljub različnim in številnim razpravam ter analizam v preteklem štiriletnem obdobju žal nismo prišli dlje od ugotavljanja, ali so podatki o čakalnih dobah oziroma o čakalnih vrstah 'točni ali ne'. In ves čas se zdi, da je bilo za uresničitev prioritet za skrajševanje čakalnih vrst treba zgolj ukiniti Načas, čeprav je sedem let zgledno deloval,« ugotavljajo avtorji aktualne analize z naslovom »Kako razdeliti 35 mio EUR za krajše čakalne vrste v zdravstvu: resni nameni ali 'fake news'«.
Analiza je pokazala, da je odgovornost države oziroma (zdravstvene) politike velika, saj niso bili izvedeni vsaj minimalni, a nadvse nujni ukrepi, zlasti od leta 2014 dalje, ko je število čakajočih začelo naraščati, čakalne dobe pa so se začele daljšati.
»Če časovna in strokovna dostopnost do zdravstvenih storitev nista spoštovani, smo pacienti primorani zanje plačati iz žepa – ali pa smo deležni nepravočasne obravnave, s tem pa tudi sprememb neakutnih stanj v akutna, kar lahko resno ogrozi ali poslabša zdravje posameznika, povzroči slabšo kakovost življenja ali celo smrt. Z vidika financiranja so posledično izdatki za zdravstvo dolgoročno bistveno višji, kot bi bili, če bi pacienta obravnavali pravočasno, s čimer bi zadostili tudi pogojem za varno in kakovostno obravnavo,« poudarja Dorjan Marušič.
Kaj torej narediti?
»Programe, namenjene izključno skrajševanju čakalnih dob, bi lahko financirali z večletnim javnim razpisom, transparentno izbrali najprimernejše izvajalce, ki bi zagotavljali realizacijo dogovorjenega obsega storitev na pregleden način, z merljivimi rezultati, s poudarkom na kazalnikih kakovosti. ZZZS bi izvajalcem zagotovil plačilo na podlagi dejanske realizacije, vsak mesec sproti, ne šele na koncu obračunskega obdobja ali še kasneje,« še dodaja Marušič.
Dorjan Marušič:
Programe, namenjene izključno skrajševanju čakalnih dob, bi lahko financirali z večletnim javnim razpisom, transparentno izbrali najprimernejše izvajalce, ki bi zagotavljali realizacijo dogovorjenega obsega storitev na pregleden način, z merljivimi rezultati, s poudarkom na kazalnikih kakovosti.
Tak pristop bi bil, kot so prepričani Marjeta Kuhar, Biserka Simčič in Dorjan Marušič, zlasti in predvsem v korist pacientov, ki bi v primern(ejš)em času prišli do potrebne in varne zdravstvene obravnave. Zdaj pa bi lahko, nasprotno, zahtevali prevzemanje odgovornosti za razmere v zdravstvu, na katero se je mogoče sklicevati, kadar (zdravstvena) politika ukrepa neustrezno ali pomanjkljivo, posledično pa nastane nepremoženjska škoda – ki utegne biti bistveno usodnejša od premoženjske.
Lahko bi zahtevali prevzemanje odgovornosti za razmere v zdravstvu, na katero se je mogoče sklicevati, kadar (zdravstvena) politika ukrepa neustrezno ali pomanjkljivo, posledično pa nastane nepremoženjska škoda – ki utegne biti bistveno usodnejša od premoženjske.




